MercoPress. South Atlantic News Agency
La vacuna de Oxford contra COVID-19: qué sabemos sobre su seguridad y eficacia
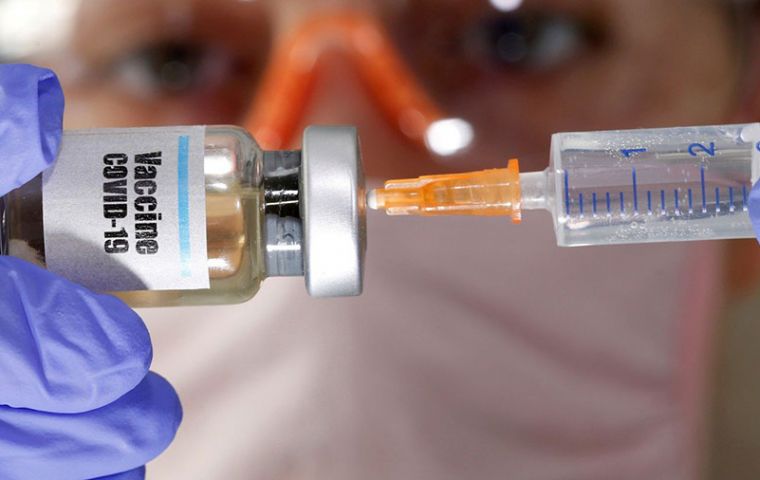 Antes de los ensayos en humanos, la fase polémica incluye obligatoriamente probar la vacuna en primates no humanos, normalmente monos macacos
Antes de los ensayos en humanos, la fase polémica incluye obligatoriamente probar la vacuna en primates no humanos, normalmente monos macacos  Investigadores de Oxford encontraron anticuerpos contra SARS-CoV-2 a las dos semanas de inocular a los animales la vacuna y no se encontraron en los que no la habían recibido, utilizados como control
Investigadores de Oxford encontraron anticuerpos contra SARS-CoV-2 a las dos semanas de inocular a los animales la vacuna y no se encontraron en los que no la habían recibido, utilizados como control Por Maria Mercedes Jiménez Sarmiento; Matilde Cañelles Lopez y Nuria Eugenia Campillo (*) - Si se aprueba su utilización, la vacuna desarrollada por el consorcio liderado por la Universidad de Oxford y la empresa farmacéutica AstraZeneca será probablemente una de las primeras en distribuirse para la profilaxis contra COVID-19.
Pero, ¿sabemos si es segura, qué efectos secundarios puede causar y, en caso de ser eficaz, cómo nos va a proteger?
Empecemos por el principio. La vacuna ChAdOx1 nCoV-19, desarrollada por la Universidad de Oxford, está constituida por virus que afectan a chimpancés y han sido modificados para que se parezcan al SARS-CoV-2 (tienen un componente de su envuelta, la proteína S). Así, cuando esta vacuna se inocula en nuestro cuerpo, el sistema inmunitario reacciona como si fuera el coronavirus, solo que sin el más mínimo riesgo de desarrollar la enfermedad.
La táctica no es nueva: muchas de las vacunas que recibimos en nuestra infancia funcionan del mismo modo. El resultado es que el organismo se prepara para que, si llegamos a contraer la infección, no produzca la enfermedad. O en todo caso, si hay algún efecto, que sea el más leve posible. Por decirlo de otra manera, le “presentamos” al SARS-CoV-2 para que no le resulte un completo desconocido.
Con la vacunación no sólo conseguimos evitar la enfermedad, sino que además contribuimos entre todos a que el virus no se transmita. Nos protegemos nosotros y protegemos a los demás. Un ejemplo claro de que la estrategia funciona lo encontramos en la reciente erradicación de la polio en África.
Seguridad y eficacia en animales de experimentación
Antes de comenzar los ensayos en humanos, la fase polémica incluye obligatoriamente probar la vacuna en primates no humanos, normalmente monos macacos. Son el mejor modelo porque su sistema inmune es muy parecido al nuestro y padecen la infección de forma similar. Además, una vez vacunados se les infecta deliberadamente para analizar si la vacuna funciona.
Los investigadores de Oxford encontraron anticuerpos contra SARS-CoV-2 a las dos semanas de inocular a los animales la vacuna y no se encontraron en los que no la habían recibido, utilizados como control. Los animales que habían recibido doble dosis tenían más anticuerpos y no observaron efectos adversos en ninguno de los dos grupos. También detectaron aumento de interferón como señal de una buena respuesta inmune celular (células T). Estos efectos son los que se pretenden conseguir en una vacuna.
Sin embargo, después de infectarles con SARS-CoV-2, todos los animales presentaban virus en las vías respiratorias, aunque ninguno de ellos padeció neumonía (según los análisis de sus pulmones), ni afecciones en otros órganos.
La conclusión fue que la vacuna parece segura, sin efectos adversos, pero no evitó la proliferación del virus en los animales (se infectaron y podían transmitirlo), aunque redujo significativamente la enfermedad.
Pero, ¿funciona en humanos?
Recientemente se han publicado los resultados de los primeros estudios en humanos (fases I y II). En los ensayos, se inyectó a 543 personas sanas (18 a 55 años) la vacuna contra SARS-CoV-2, y a 534 personas una vacuna diferente (meningococo, que produce otra enfermedad). ¿Por qué meningococo? Porque comparar resultados con algo conocido y de probada eficacia proporciona una información muy valiosa para testar tratamientos nuevos.
A continuación se analizó el nivel de anticuerpos en la sangre de los individuos vacunados mediante test serológicos (ELISA) a los 28 días de la vacunación. Lo que se detectó fue un claro aumento de anticuerpos con respecto al nivel antes de la vacunación. Al inyectar una segunda dosis, el nivel de anticuerpos siguió creciendo, y además se comprobó que reaccionaban contra el virus SARS-CoV-2 (lo neutralizaban). También se observó que a los 14 días aumentaban los linfocitos de memoria (Células T maduras), como en los monos.
¿Y qué hay de su seguridad?
Para analizar las reacciones a la vacuna se administró a parte de los individuos paracetamol antes de la vacunación. Los síntomas observados descritos en la figura son los habituales que muestran la mayoría de otras vacunas que han demostrado ser seguras para multitud de enfermedades.
La máxima intensidad de los síntomas se manifestó un día después de la vacunación. Y desaparecieron por completo antes de los 7 días. Aunque alguna reacción mostró características severas, en ningún caso se necesitó hospitalización. En cuanto a la segunda dosis también produjo algún efecto, pero siempre más leve.
El seguimiento exhaustivo de la salud de los participantes se extenderá por un año. Es una de las razones por las que se tarda en aprobar definitivamente una vacuna o medicamento: para comprobar la seguridad y eficacia de la vacuna a largo plazo.
Pero aún falta…
Los investigadores constatan que se necesitan más pruebas con más personas con diferentes características de edad (niños y ancianos), salud, etc. antes de estar seguros de que la vacuna es eficaz. De hecho, ya se está preparando la fase siguiente, que comprende la vacunación de miles de individuos en Brasil, Sudáfrica y Reino Unido.
¿Por qué en esos países? Porque la vacunación en regiones donde actualmente es más fácil adquirir la enfermedad permitirá obtener los datos necesarios para completar la experimentación. Los resultados y conclusiones de estos estudios serán los que determinen si la vacuna se utilizará para la profilaxis de la COVID-19.
Transparencia y veracidad
Lo que parece indiscutible es que la publicación en revistas científicas sobre cómo se están desarrollando medicamentos y vacunas es un requisito imprescindible. Principalmente porque implica que estos resultados son revisados minuciosamente por otros investigadores para detectar cualquier fallo u omisión, otorgando el nivel de veracidad que caracteriza al avance de la ciencia.
La crisis sanitaria actual está permitiendo dar a conocer a todo el mundo los entresijos de cada una de las investigaciones de nuevas vacunas para poder adquirir un criterio sobre las mismas. La sociedad, de repente, se ha interesado en temas científicos sobre los que hace escasos meses no entendía, como por ejemplo el funcionamiento del sistema inmunitario.
Hay que resaltar que esto es positivo y excepcional. Es más, supone un avance importantísimo para acercar la investigación científica a toda la sociedad, que es a quien va dirigida. En temas tan importantes como la salud, y en concreto las vacunas, se debe conocer cómo funcionan y lo seguras que son. Una de las responsabilidades de los científicos es que esta información llegue a toda la sociedad, de forma que el miedo irracional a las vacunas no gane terreno.
(*) María Mercedes Jiménez Sarmiento, Científica del CSIC. Bioquímica de Sistemas de la división bacteriana. Comunicadora científica, Centro de Investigaciones Biológicas Margarita Salas (CIB - CSIC)
(*) Matilde Cañelles López, Investigadora Científica, Centro de Ciencias Humanas y Sociales (CCHS - CSIC)
(*) Nuria Eugenia Campillo, Científico Titular. Medicinal Chemistry, Centro de Investigaciones Biológicas Margarita Salas (CIB - CSIC)



